Запись по телефону: +7 (343) 355-56-57
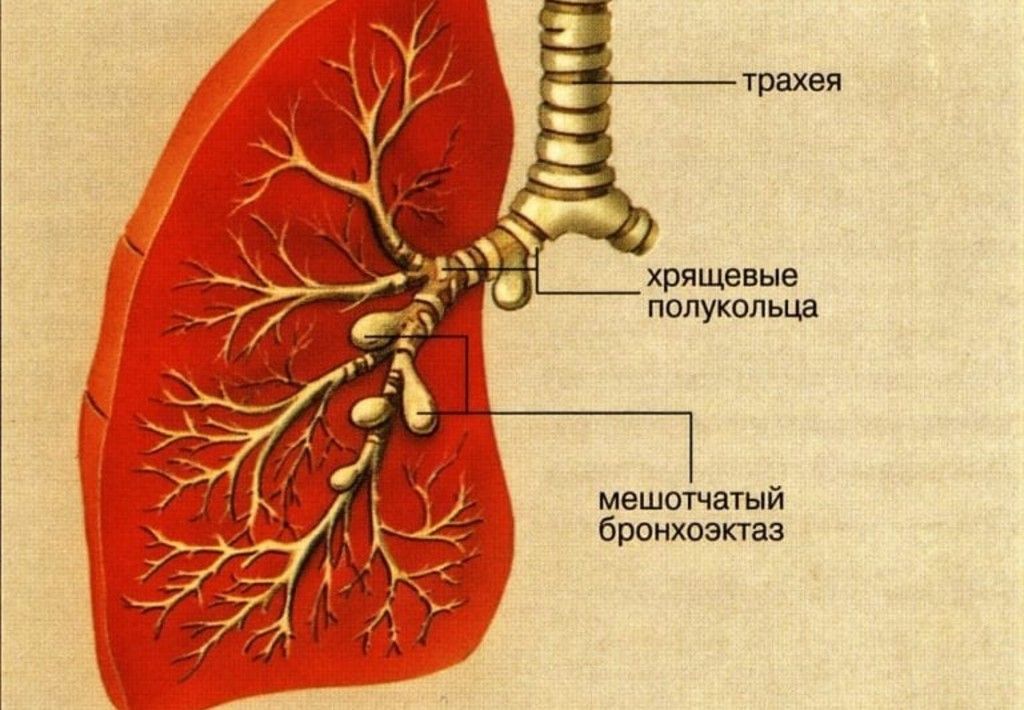
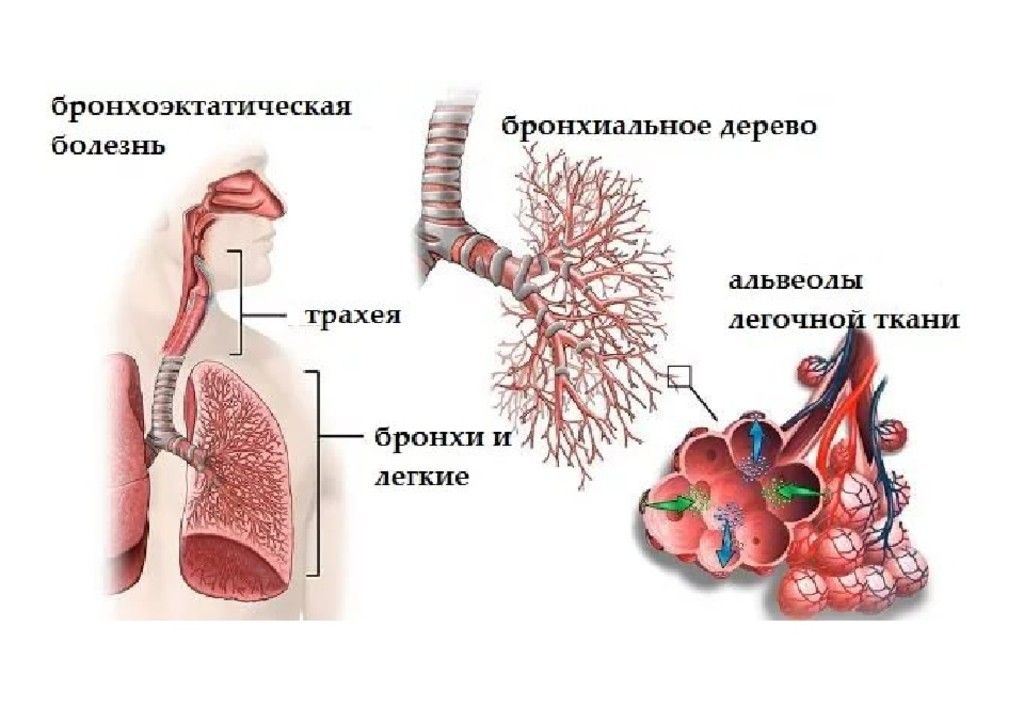
Бронхоэктатическая болезнь – это необратимая деформация или расширение дыхательных путей в результате повреждения альвеолярной стенки. Приводит к застою мокроты, развитию хронического гнойного воспаления. Бронхоэктазы могут быть приобретенные или врожденные.
Вторичные бронхоэктазы развиваются на фоне бронхолегочных заболеваний (туберкулеза, абсцесса, хронических бронхитов, повторяющихся пневмоний). Чаще болеют мужчины.
Распространенной причиной являются повторяющиеся или тяжелые инфекционные заболевания дыхательных путей, вызванные микобактериями, вирусными или бактериальными инфекциями на фоне имеющегося хронического лёгочного заболевания (ХОБЛ).
Возникать могут у пациентов с компрометирующими заболеваниями:
- иммунодефициты (ВИЧ);
- наследственные заболевания;
- иммунологические нарушения;
- аутоиммунные заболевания (ревматоидный артрит, язвенный колит);
- механические факторы – обструктивные : опухоль легких, осложнения после оперативного вмешательства, слизистые пробки из-за аспергиллеза;
- вдыхание токсических веществ (кремниевая, угольная пыль, дым, газы, пары), желудочного содержимого из-за ГЭРБ.
Симптомы бронхоэктатической болезни
Симптомы начинаются постепенно, имеют тенденцию к ухудшению. Часто симптомы дают о себе знать после респираторной инфекции. Появляется изнуряющий, перманентный кашель с густой мокротой, которая чаще всего носит гнойный характер. Приступы кашля беспокоят ранним утром, поздним вечером. Часто кашель сопровождается кровохарканьем. Кашель с кровью может быть первым и единственным признаком развития болезни.Больной отмечает повторяющуюся, волнообразную лихорадку, боль в грудной клетке при дыхании, хрипы со свистами, одышку, обильное отделение мокроты. При этом по данным рентгенографического исследования можно увидеть инфильтрацию в зоне расположения бронхоэктазов. Больные часто, резко теряют вес в связи с потерей белка. Заболевание может прогрессировать в течение нескольких лет с периодическими обострениями.
Патогенез бронхоэктатической болезни
Во время заболевания повреждается стенка бронхов, что нарушает нормальное функционирование защитных механизмов дыхательных путей. Реснички в слизистой оболочке начинают активно двигаться, перемещать слизь, обволакивающую дыхательные пути. Стенки бронхов поражаются, уменьшается их эластичность. Это приводит к их дилатации (расширению), образованию выпячиваний - мешочков или цилиндров. Секреция слизи повышается, из-за того, что реснички гибнут, частично повреждаются, слизь накапливается в расширенных дыхательных путях. Все это становится благоприятной средой для роста бактерий.Классификация и стадии развития бронхоэктатической болезни
Классифицируют бронхоэктазы по способу происхождения:- Первичные бронхоэктазы – нарушение мукоцилиарного клиренса (муковисцидоз, синдром Картагенера), первичные иммунодефициты и др. Встречается редко.
- Вторичные бронхоэктазы – связаны с тяжелыми инфекционными, вирусными заболеваниями (вирус кори), болезнями, вызывающими фиброз легких (болезнь Бехтерева, саркоидоз), СПИД, ХОБЛ.
У бронхоэктазов есть 3 стадии развития:
- 1.Изменения касаются мелких бронхов, их стенки без патологических изменений, гноя нет. Полости расширенных бронхов наполнены слизью.
- 2.Начинаются воспалительные процессы в стенках бронхов. Гной заполняет расширенные бронхи, нарушена целостность эпителия. Происходит замещение цилиндрического эпителия плоским. После того, как происходит его отшелушивание, видны изъязвления. Образуется рубцовая соединительная ткань.
- 3.Процесс нагноения поражает легкие, а также окружающие ткани. Бронхи расширены, отмечаются признаки некроза. Слизистая оболочка с изъязвлениями, с грануляционной тканью. Мышечные волокна, хрящи разрушаются, происходит мощное замещение соединительной тканью.
Осложнения бронхоэктатической болезни
- повторяющиеся пневмонии с тяжелым течением, острыми эпизодами, изменениями в легочной паренхиме;
- легочное сердце, легочное кровотечение;
- хроническая дыхательная недостаточность;
- эмфизема легких.
Какие формы бронхоэктатической болезни принято выделять
В зависимости от формы расширения бронхов, различают несколько форм бронхоэктазии:- веретенообразные;
- цилиндрические;
- мешотчатые;
- смешанные.
Делят в зависимости от степени тяжести на несколько форм – это легкая форма, выраженная, тяжелая, осложненная. По поражению легких делится на одностороннюю и двустороннюю.
Часто имеют место тракционные бронхоэктазы, которые развиваются на фоне имеющейся респираторной патологии (ХОБЛ).
Диагностика бронхоэктатической болезни
Для диагностики врач-пульмонолог использует:- рентген грудной клетки;
- КТ (предпочтительно);
- бронхография;
- бронхоскопия;
- исследование функции внешнего дыхания (для определения тяжести);
- исследование мокроты на наличие бактерий (необходимо для подбора антибиотикотерапии).
Лечение бронхоэктатической болезни
Терапия направлена на уменьшение частоты инфекционных заболеваний, вакцинацию как профилактику ряда инфекций, уменьшение накопления слизи, уменьшение развития воспаления, предотвращения закупорки дыхательных путей.Есть несколько направлений лечения бронхоэктатической болезни:
- Консервативное. Назначают антибиотики, средства, разжижающие мокроту, бронхолитики, ингаляционные кортикостероиды. Показана лечебная физкультура, массаж грудной области (вибрационный). Физиотерапия рекомендована при отсутствии крови в мокроте, помогает стимулировать отхождение мокроты. Производится санация бронхов с помощью антисептиков, антибиотикотерапии, муколитических препаратов. Процедура проводится через трансназальный катетер или во время бронхоскопии. Бронхоскопия помогает предотвратить закупорку бронхов. Оксигенотерапия назначается по показаниям.
- Оперативное лечение. Удаление поражённого отдела - при возможности доступа к имеющейся локализации бронхоэктазов. Пораженные отделы легкого могут быть удалены только при условии, что оставшееся легкое сможет обеспечивать функцию дыхания. Трансплантация легких может быть предложена пациентам, у которых запущенная форма кистозного фиброза.
Прогноз
Прогноз зависит от причины возникновения болезни, от эффективности профилактических мер, терапии инфекции, осложнений. У пациентов с осложнениями и сопутствующими заболеваниями прогноз не благоприятный. Заболевание тяжелое, вызывающее множество осложнений, может привести к летальности.При своевременной коррекции и регулярном наблюдении, болезнь можно взять под контроль, избежать неблагоприятного течения.
Профилактика
Меры профилактики:- Выявление на ранней стадии, а также лечение могут предотвратить развитие и осложнения бронхоэктатической болезни.
- Вакцинация детей против кори, коклюша, ежегодная вакцинация против гриппа, пневмококковой инфекции.
- Предотвращение контакта с вредными веществами (дым, пыль, газы и т.д.).
- Предотвращение попадания инородных тел в дыхательные пути.
- Профилактика аспирации желудочного содержимого – при ГЭРБ не ложиться после еды, избегать приема лекарственных препаратов с седативным эффектом, алкоголя.
Стоимость услуг
-
Прием (осмотр, консультация) врача-пульмонолога первичный (специалиста по вопросам нарушения дыхания во сне) (B01.037.001)3 000 руб.
-
Прием (осмотр, консультация) врача-пульмонолога повторный (специалиста по вопросам нарушения дыхания во сне) (B01.037.002)2 800 руб.
-
Прием (осмотр, консультация) врача-пульмонолога первичный (B01.037.001)2 850 руб.
-
Прием (осмотр, консультация) врача-пульмонолога первичный (КМН) (B01.037.001)3 700 руб.
-
Прием (осмотр, консультация) врача-пульмонолога повторный (КМН) (B01.037.002)3 500 руб.
-
Прием (осмотр, консультация) врача-пульмонолога первичный (врачебный консилиум совместно с врачом - пульмонологом, ДМН Лещенко И.В.) (B01.037.002)13 000 руб.
-
Прием (осмотр, консультация) врача-пульмонолога повторный (B01.037.002)2 600 руб.
-
Прием (осмотр, консультация) врача-пульмонолога первичный (ДМН, консультанта Уральского государственного медицинского университета, Лещенко И.В.) (B01.037.001)9 800 руб.
-
Консультация врача - пульмонолога перед госпитализацией605 руб.
-
Прием (осмотр, консультация) врача-пульмонолога первичный (заведующего отделением - врача-пульмонолога Михайловой И.А.) (B01.037.001)4 500 руб.
-
Прием (осмотр, консультация) врача-пульмонолога повторный (заведующего отделением - врача-пульмонолога Михайловой И.А.) (B01.037.002)4 300 руб.
-
Прием (осмотр, консультация) врача-пульмонолога первичный (высшей категории) (B01.037.001)3 150 руб.
-
Прием (осмотр, консультация) врача-пульмонолога повторный (высшей категории) (B01.037.002)2 900 руб.
-
Прием (осмотр, консультация) врача-пульмонолога повторный (ДМН, консультанта Уральского государственного медицинского университета, Лещенко И.В.) (B01.037.002)7 900 руб.