Запись по телефону: +7 (343) 355-56-57
Воспалительные заболевания кишечника – группа из двух хронических болезней. Включает в себя болезнь Крона и язвенный колит, которые периодически могут обостряться.
Воспалительные заболевания встречаются у людей в любом возрасте, но обычно обнаруживаются в возрасте до 30 лет, а пик заболеваемости приходится на возраст от 14 до 24 лет. Второй пик приходится на возраст между 50 и 70 годами.
Причины
Сегодня ВЗК трактуется, как многофакторная патология, имеющая генетическую предрасположенность. Известно порядка 40 генов, мутация которых повышает риск заболевания. Причём некоторые мутации способствуют появлению язвенного колита, а другие – болезни Крона. Однако наследственность нельзя назвать единственной причиной для развития данных заболеваний, так как даже при нескольких неправильных генах признаки болезни могут не проявляться.
Второй фактор, который влияет на развитие воспаления – характерные изменения микрофлоры кишечника. При этом общее количество полезных бактерий по сравнению со здоровым человеком не меняется, но зато сильно сокращается их разнообразие.
Третья причина развития поражения слизистой оболочки – традиции питания. Отмечается, что патология чаще встречается в тех странах, где в рационе есть большое количество углеводов и белков, а вот растительные волокна становятся редкостью.
К другим причинам появления этих болезней можно отнести курение, факторы внешней среды, чрезмерное увлечение антисептикой, дефицит витамина D. В некоторых источниках указывается, что спровоцировать обострение может приём препаратов из группы НПВС, особенно, если пациент принимает лекарства бесконтрольно и без назначения врача.
Типы по локализации
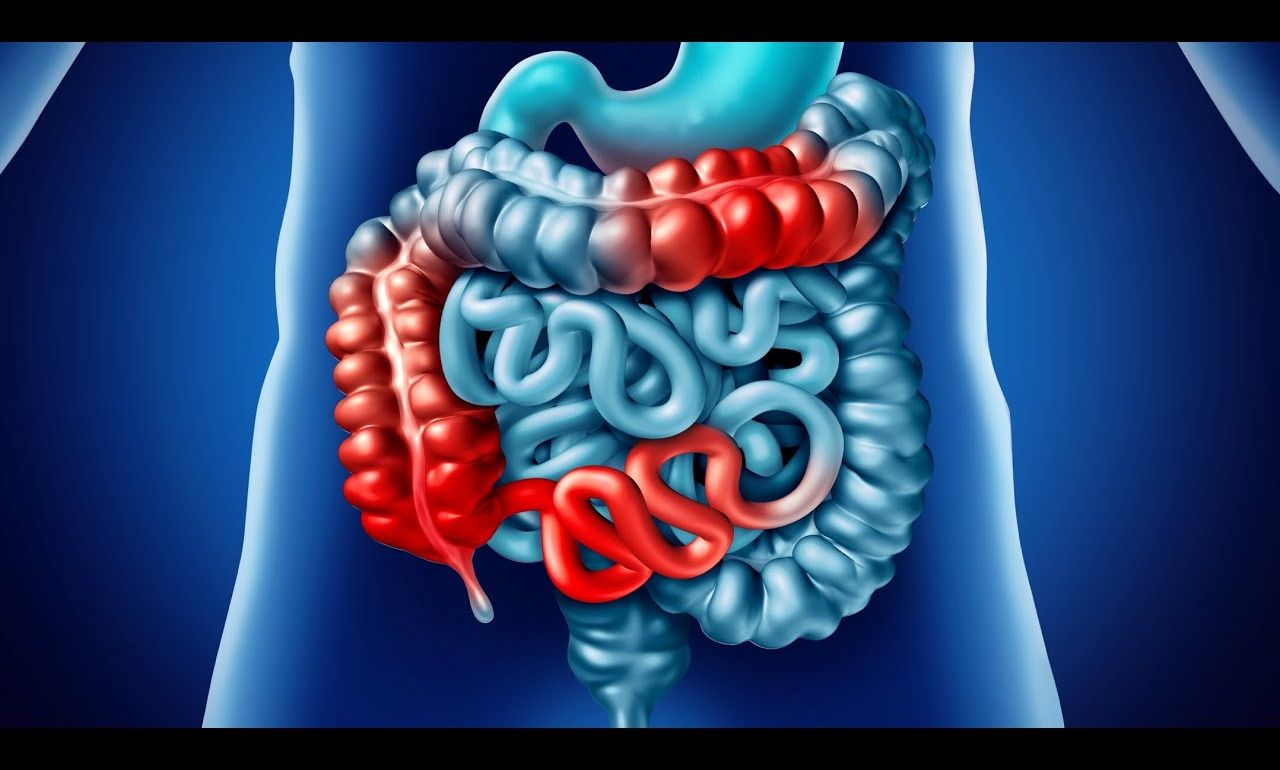
ВЗК отличаются по типу распространения воспаления. Этот процесс может развиваться в разных отделах кишечника. Для болезни Крона типичны следующие варианты:- 1. Илеоколит – одна из самых распространённых форм, затрагивающая конечный отдел тонкой кишки — подвздошную кишку и толстую кишку.
- 2. Илеит – поражение только подвздошной кишки.
- 3. Еюноилеит – поражение отделов тонкой кишки — тощей и подвздошной кишки.
- 4. Колит — локализация воспаления только в толстой кишке.
- 5. Желудочно-дуоденальная форма поражает желудок и двенадцатипёрстную кишку.
Язвенный колит поражает исключительно толстую кишку – прямую и ободочную.
Проявления
Воспалительные заболевания кишечника имеют симптомы, которые помогают врачу заподозрить именно эту хроническую аутоиммунную патологию.Для язвенного колита характерна частая диарея или кашицеобразный стул, в котором есть следы крови, гноя или слизи. Появляются ложные позывы на дефекацию, боли в животе, которые обычно локализованы в левой половине. Температура может подниматься до разных цифр – у некоторых она едва превышает 37 градусов, у других доходит и до 39.
Заметно снижение аппетита, пациент отказывается даже от любимой еды, а при длительном течении болезни отмечается потеря веса. Также беспокоит общая слабость, боли в суставах и другие внекишечные проявления – стоматит, спондилит, увеит, эритема, гангренозная пиодермия.
Болезнь Крона имеет похожие признаки, которые можно разделить на общие, кишечные и внекишечные.
К первой группе относится общая слабость, вялость, повышение температуры тела, потеря веса. Ко второй группе – боли в животе, которые могут напоминать приступ аппендицита, диарея, тошнота, рвота, метеоризм. К третьей группе также относятся стоматит, спондилит, увеит, эритема, гангренозная пиодермия.
Диагностика
Воспалительные заболевания кишечника требуют тщательной и детальной диагностики. Только так пациенту можно установить точный диагноз.Среди диагностических процедур врач-гастроэнтеролог назначает:
- 1. Общий анализ крови, биохимический анализ крови (СРБ, альбумин).
- 2. Определение антител крови ASCA, ANCA , что помогает уточнить диагноз.
- 3. Копрограмма.
- 4. Измерение уровня кальпротектина в кале.
- 5. Бактериологическое исследование кала.
- 6. Фиброколоноскопия с биопсией толстой и подвздошной кишки.
- 7. Компьютерная томография органов брюшной полости с контрастированием.
- 8. МРТ тонкой кишки (энтерография).
- 9. УЗИ органов брюшной полости.
После того, как болезнь будет диагностирована, начинается период лечения. Вне обострений терапия проводится дома амбулаторно, во время обострений заболевания иногда требуется госпитализация в стационар
Лечение
При неосложнённом варианте течения воспалительных заболеваний кишечника лечение проводится лекарственными средствами и диетой.Выбор препаратов зависит от варианта воспалительного заболевания кишечника, протяженности поражения, тяжести течения и стадии болезни.
Применяются салицилаты, топические гормоны, глюкокортикостероиды (преднизолон, метилпреднизолон), иммунодепрессанты (азатиоприн, меркаптопурин, метотрексат), иногда антибиотики. В настоящее время широко применяются современные генно-инженерные биологические препараты – инфликсимаб, адалимумаб, голимумаб, цертолизумаб, ведолизумаб, устекинумаб. Хирургическое лечение используется при появлении опасных осложнений. Оно не поможет вылечить болезнь, но позволяет справиться с возникшей угрозой для жизни.
Осложнения
Возможно развитие осложнений, справиться с которыми можно только хирургически. Это прободение стенки кишечника, возможно развитие перитонита и свищей. Появление свищевых ходов в мочевой пузырь или в матку приводит к тяжёлым инфекциям в этих органах. Возможно развитие кровотечений, участков рубцового сужения кишки — стриктур и кишечной непроходимости.Внекишечные проявления болезни также вызывают осложнения, которые могут быть разными по своей тяжести.
Прогноз
Данные заболевания при нетяжёлом течении обычно имеют благоприятный прогноз, но только в том случае, если пациент будет регулярно принимать все лекарства, назначенные врачом.Стоимость услуг
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (заведующего отделением - врача-гастроэнтеролога, КМН Щановой Н.О.) (B01.004.001)4 500 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (B01.004.001)3 650 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (КМН, консультанта Уральского государственного медицинского университета Прохоровой Л.В.) (B01.004.001)4 500 руб.
-
Прием (осмотр, консультация) врача-диетолога первичный (B01.013.001)3 800 руб.
-
Прием (осмотр, консультация) врача-диетолога повторный (B01.013.002)3 500 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (КМН Петровой Э.М.) (B01.004.001)4 500 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (заведующего отделением - врача-гастроэнтеролога, КМН Щановой Н.О.) (B01.004.002)4 300 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (КМН Петровой Э.М.) (B01.004.002)4 300 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (B01.004.002)3 350 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (КМН, консультанта Уральского государственного медицинского университета Прохоровой Л.В.) (B01.004.002)4 300 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (гепатолога) (B01.004.001)3 650 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (гепатолога) (B01.004.002)3 350 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (высшей категории) (B01.004.001)3 950 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (высшей категории) (B01.004.002)3 700 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога первичный (гепатолога высшей категории) (B01.004.001)3 950 руб.
-
Прием (осмотр, консультация) врача-гастроэнтеролога повторный (гепатолога высшей категории) (B01.004.002)3 700 руб.